| Saúde / Problemas de saúde |
Tétano Acidental
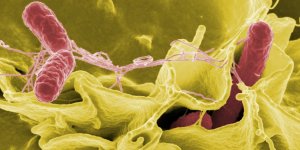
O Tétano acidental é uma infecção causada por bactéria (clostridium tetani)encontrada na natureza e não é contagiosa.
O Tétano acidental é uma infecção causada por bactéria. Foto: CDC/Unsplash
A principal forma de prevenção é por meio da vacina pentavalente. A bactéria causadora do tétano acidental pode ser encontrada na pele, fezes, terra, galhos, plantas baixas, água suja, poeira.
Se o tétano acidental infeccionar e não for tratado corretamente, pode matar. As chances de morrer dependem da idade, tipo de ferimento, além da presença de outros problemas de saúde, como complicações respiratórias, renais e infecciosas.
Importante: O tétano acidental pode atingir qualquer pessoa, de qualquer sexo e idade e em qualquer lugar do mundo. A imunidade permanente acontece por meio da vacinação.
Sinais e sintomas
Contraturas musculares; rigidez de membros (braços e pernas); rigidez abdominal; dificuldade de abrir a boca; dores nas costas e nos membros (braços e pernas).
Diagnóstico
O diagnóstico do tétano é clínico, ou seja, não depende de confirmação laboratorial. Os exames laboratoriais auxiliam apenas no controle das complicações e tratamento do paciente. O hemograma habitualmente é normal, exceto quando há alguma outra infecção.
As radiografias de tórax e da coluna vertebral devem ser realizadas para o diagnóstico de infecções pulmonares e fraturas de vértebras. Hemoculturas, culturas de secreções e de urina são indicadas apenas nos casos de outra infecção.
Diagnóstico diferencial: Em relação às formas generalizadas do tétano, que podem apresentar sintomas parecidos com os de outras doenças, incluem-se os seguintes diagnósticos diferenciais:
• Intoxicação pela estricnina – há ausência de Trismo e de hipertonia generalizada, durante os intervalos dos espasmos.
• Meningites – há febre alta desde o início, ausência de Trismo, presença dos sinais de Kerning e Brudzinsky, cefaleia e vômito.
• Tetania – os espasmos são, principalmente, nas extremidades, sinais de Trousseau e Chvostek presentes, hipocalcemia e relaxamento muscular entre os paroxismos.
• Raiva – história de mordedura, arranhadura ou lambedura por animais, convulsão, ausência de trismos, hipersensibilidade cutânea e alterações de comportamento.
• Histeria – ausência de ferimentos e de espasmos intensos. Quando o paciente se distrai, desaparecem os sintomas.
• Intoxicação pela metoclopramida e intoxicação por neurolépticos – podem levar ao trismo e hipertonia muscular.
• Processos inflamatórios da boca e da faringe, acompanhados de trismo – dentre as principais entidades que podem causar o trismo, citam-se: abscesso dentário, periostite alvéolo-dentária, erupção viciosa do dente siso, fratura e/ou osteomielite de mandíbula, abscesso amigdalino e/ou retro faríngeo.
• Doença do soro – pode cursar com trismo, que é decorrente da artrite têmporo-mandibular, que se instala após uso de soro heterólogo. Ficam evidenciadas lesões maculopapulares cutâneas, hipertrofia ganglionar, comprometimento renal e outras artrites.
Transmissão
O tétano acidental não é uma doença transmitida de pessoa a pessoa. A transmissão ocorre, geralmente, pela contaminação de um ferimento da pele ou mucosa. O período de incubação (tempo que os sintomas levam para aparecer desde a infecção) é curto: em média de 5 a 15 dias, mas pode variar de 3 a 21 dias.
Importante: Nos casos em que o período de incubação é menor que 7 dias, o prognóstico é pior. Quanto menor for o tempo de incubação, maior a gravidade e pior o prognóstico.
Tratamento
Sempre que houver lesão da pele/mucosa, a pessoa deve lavar o local com água e sabão e procurar o serviço de saúde mais próximo para avaliar a necessidade de utilização de vacina ou soro. Se apresentar um dos sinais e sintomas característicos do tétano, após lesão na pele/mucosas, procure com urgência a unidade ou equipe de saúde mais próxima. Lembre-se de explicar ao médico como ocorreu e o que causou a lesão.
O doente deve ser internado em unidade assistencial apropriada, preferencialmente em unidade de terapia intensiva (UTI) onde existe suporte técnico necessário ao seu manejo e suas complicações, com consequente redução das sequelas e e risco de morte. Na indisponibilidade de leitos de UTI ou unidades semi-intensivas, a internação deve ocorrer em unidade assistencial, em quarto individual com o mínimo de barulho, de luminosidade e com temperatura estável e agradável. Casos graves têm indicação de terapia intensiva.
Os princípios básicos do tratamento do tétano são: sedação do paciente; neutralização da toxina tetânica; eliminação do C. tetani do foco da infecção; debridamento do foco infeccioso; medidas gerais de suporte.
O tratamento específico é realizado com a administração do Soro Antitetânco, que visa neutralizar a toxina da bactéria. É preconizado para a prevenção e o tratamento do tétano e sua indicação depende do tipo e das condições do ferimento. É um produto cada vez mais purificado, em razão do que se considera rara a possibilidade de causar complicações graves, como choque anafilático e a doença do soro.
Mesmo assim sua administração só deve ser feita em serviços de saúde preparados para o tratamento de complicações, o que implica a existência de equipamentos de emergência e a presença de um médico.
Imunoglobulina humana antitetânica (IGHAT)
É constituída por imonoglobulinas da classe IgG que neutralizam a toxina produzida pelo Clostridium tetani, sendo obtida do plasma de doadores selecionados (pessoas submetidas a imunização ativa contra o tétano) com alto títulos no soro de anticorpos específicos (antitoxina).
A IGHAT está indicada para: indivíduos que apresentaram algum tipo de hipersensibilidade quando da utilização de qualquer soro heterólogo (antitetânico, antirrábico, antidiftérico, antiofídico entre outros), indivíduos imunodeprimidos, recém-nascidos em risco para tétano e recém-nascidos prematuros com lesões potencialmente tetanogênicas. Sua meia-vida é de 21 a 28 dias, em indivíduos sem imunização prévia.
Viajantes e o tétano acidental
Em situação de viagem para local onde a vacina contra o tétano não esteja disponível ou necessite de prescrição é prudente que todas as pessoas realizem com antecedência seu esquema vacinal. Atenção para a necessidade de reforço, após 10 anos da última dose do esquema completo. (Ministério da Saúde Brasil)
VOCÊ TAMBÉM PODE ESTAR INTERESSADO EM